Оглавление
Хроническая венозная недостаточность (ХВН) является патологией, которая характеризуется нарушением оттока венозной крови из нижних конечностей.
На сегодняшний день это одна из самых распространенных патологий сосудистой системы. Согласно статистике, хронической венозной недостаточности подвержено около четверти взрослого населения развитых стран мира. В России по неофициальным данным симптомы ХВН имеет почти половина взрослого населения.
Установлено, что ХВН подвержены больше женщины, чем мужчины. По информации эпидемиологических исследований хроническая венозная недостаточность в разной форме встречается от 1 до 40% женщин и от 1 до 17% мужчин в общей популяции. Наиболее часто пик патологии наступает в возрасте 40-49 лет у женщин и в возрасте 70-79 лет у мужчин. С приходом пожилого возраста вероятность развития ХВН значительно возрастает в связи с продолжительным влиянием факторов возникновения данного заболевания.
Симптомы хронической венозной недостаточности

Проявления и симптомы ХВН многообразны. Начальная стадия может сопровождаться одним симптомом или целым комплексом признаков.
Среди самых распространенных симптомов хронической венозной недостаточности принято считать:
- Синдром «тяжелых ног» – чувство тяжести в ногах, дискомфорт в нижних конечностях после пребывания в положении стоя или прогулок.
- Образование так называемых сосудистых «звездочек» (телеангиэктазий, ТАЭ), связанное с варикозным расширением вен.
- Боли и дискомфорт в зоне пораженного сосуда.
- Отеки лодыжек и голеней, чаще в вечернее время суток. По мере развития патологии отечность может не спадать и быть более заметной. Возможно развитие эдемы – скопления жидкости в тканях по причине нарушения венозного оттока.
- Гиперпигментация – потемнения, раздражение, сухость, зуд кожи, покраснения и шелушение. Возможно образование экземы, липодермосклероза (фиброзного перерождения кожи и подкожной жировой клетчатки), трофических язв. Раны заживают медленно, наблюдается нагноение тканей.
- Низкая переносимость физических и умственных нагрузок, проявления сердечной недостаточности, головокружения, обмороки в связи со скоплением крупных объемов крови в нижних конечностях.
- Мышечные спазмы и судороги.
- Понижение температуры нижних конечностей, их онемение и нарушение чувствительности.
Лимфостаз
Лимфостаз является еще одной патологией, приводящей к отечности конечностей и кожным проявлениям и связанной со значительным дискомфортом и снижением качества жизни.
Лимфостаз или лимфедема характеризуется нарушением оттока лимфы и ее скопления в межклеточном пространстве. В связи с этим пораженная конечность постепенно увеличивается в объеме, появляются отеки. Лимфостаз зачастую приводит к образованию язв, гиперпигментации, экземам, воспалению лимфатических узлов.
Причинами развития лимфостаза являются:
- Слабое развитие лимфатических сосудов по генетическим причинам.
- Функциональная неполноценность лимфатических сосудов.
- Отсутствие клапанного аппарата;
- Замедленный лимфоток.
- Повреждение сосудов, по которым протекает лимфа.
Причины возникновения ХВН
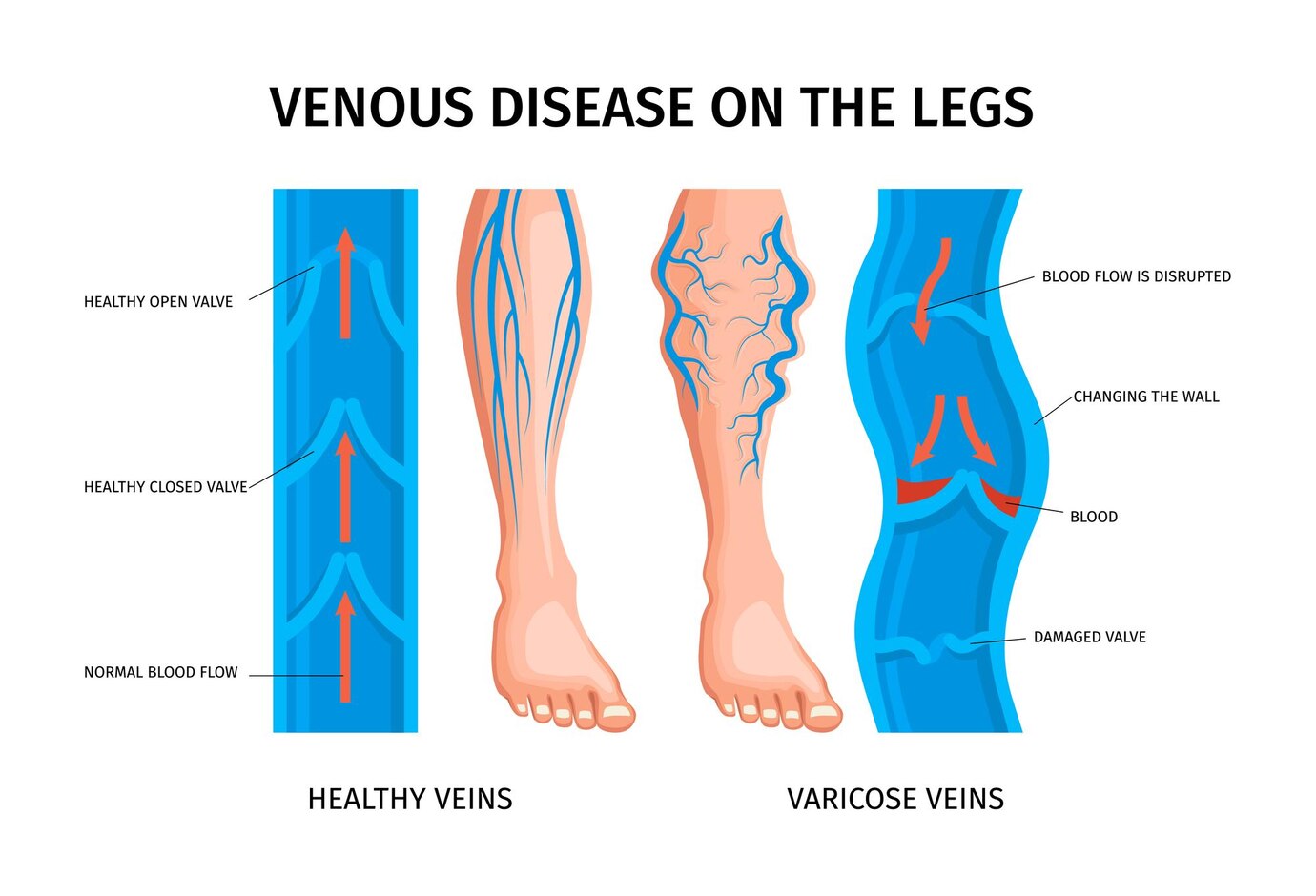
При оптимально работающем клапанном аппарате и нормальном венозном тонусе обеспечивается нормальный отток крови. Некачественная работа клапанного аппарата с обратным забросом венозной крови неизбежно ведет к развитию хронических патологий сосудистой системы.
Система кровообращения, частью которой являются вены и сосуды, выполняет в организме комплекс важнейших функций, без которых немыслима нормальная жизнедеятельность человеческого тела. Вены отвечают за возврат крови к сердцу. Организм выполняет работу по подъему крови до уровня сердца, несмотря на силу тяжести, тянущую кровь в нижний отдел. Оттоку крови вниз препятствуют клапаны вен. Им помогает физическая активность в виде сокращения мышц и сгибания колен, где проходят глубокие вены. Все вместе это способствует возврату крови к сердцу и насыщению ее кислородом.
Если теряется эластичность вен, нарушается работа клапанного аппарата или не изменяется просвет сосудов, то не поддерживается и сопротивление силе тяжести и кровоток не удерживается для последующего подъема наверх. Появляются венозный застой, ведущий к повышению давления для продвижения крови вверх.
Повышение давления в свою очередь провоцирует хроническое расширение вен и увеличение проницаемости стенок, через которые просачивается плазма и образовываются отеки. Наблюдаются трофические нарушения тканей. Все это приводит к общему ухудшению микроциркуляции крови и лимфы, нарушению питания и обмена веществ тканей. Однако ХВН может и не сопровождаться варикозным расширением вен.
Возникновение хронической венозной недостаточности в первую очередь связано с избытком нагрузки на вены нижних конечностей из-за неправильного образа жизни, хотя причины и факторы данной патологии в целом многообразны. К ним относятся:
- Длительное пребывание на ногах или в положении сидя.
- Подъем тяжестей.
- Избыточный вес.
- Хронические запоры.
- Генетические факторы. Врожденный низкий тонус венозных стенок и нарушения функции венозных клапанов приводят к расширению поверхностных вен и хроническому повышению внутривенозного давления. С ХВН связывают такие заболевания, как врожденная аплазия и гипоаплазия глубоких вен, артериовенозные свищи, синдром Клиппель-Треноне, синдром Паркса-Вебера-Рубашова и др.
- Ранее перенесенные болезни сосудистой системы (например, тромбоз или тромбофлебит). Существует особое состояние – посттромботическая болезнь (посттромбофлебетическая болезнь, ПТФС, ПТФБ) – нарушение оттока венозной крови вследствие тромбоза глубоких вен. Происходит уменьшение сосудистого просвета и/или разрушение клапанов глубоких вен.
- Нарушения гормонального фона. В связи с этим провоцировать развитие ХВН может беременность по причине возрастающих уровней эстрогена и прогестерона. Это значительно снижает тонус венозных стенок. Также к патологии может привести прием гормонсодержащих средств, в том числе гормональных контрацептивов.
- Смещение венозных сосудов в области малого таза, увеличение матки, напряжение вен во время схваток.
- Повышенное внутрибрюшное давление.
- В редких случаях ХВН развивается в связи с травмами – ожогами, ушибами, переохлаждением.
Виды ХВН
Общепринятая классификация определяет несколько стадий течения заболевания согласно клиническим проявлениям патологии:
- Стадия 0. Отсутствие симптоматики, скрытое течение болезни.
- Стадия 1. Появление косметических дефектов и изъянов, выявляются сосудистые «звездочки».
- Стадия 2. Может наблюдаться варикозное расширение вен, небольшие отеки стоп и голеней во второй половине дня, боль по ходу расширенной вены.
- Стадия 3. Выраженные отеки, онемение, чувство холода в ногах. Могут происходить мышечные спазмы и судороги ночью.
- Стадия 4. Кожные изменения, пигментация, венозная экзема, липодерматосклероз.
- Стадия 5. Трофические изменения, зажившая стадия язвы. Кровотечения, тромбофлебит.
- Стадия 6. Активные трофические изменения тканей, активная стадия язвы.
Также патология классифицируется по этиологическому признаку, то есть по причинам возникновения:
- EC — патология врожденного характера.
- ES — приобретенная форма вследствие тромбоза, варикоза, травмы.
- EP — неясная причина развития венозной недостаточности.
ХВН возможно разделять и по месту образования и по другим факторам и условиям. От стадии течения заболевания зависит выбор терапевтического метода.
Диагностика хронической венозной недостаточности
Успех терапии напрямую зависит от точной и своевременной диагностики патологии. Для диагностирования хронической венозной недостаточности существует несколько методов.
Для начала врач-флеболог должен провести клинический осмотр и сбор анамнеза.
Инструментальные исследования предполагают проведение дуплексного ультразвукового сканирования (УЗДС) или дуплексного ангиосканирования (УЗАС). Достоинствами метода УЗИ являются его безболезненность, отсутствие рисков для здоровья и эффективность.
Также в некоторых случаях назначается рентгенконтрастное исследование (флебография). Флебография визуализирует вены методом введения контрастного вещества в вену или губчатую кость под местной анестезией. Довольно редко назначаются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) для уточнения схемы лечения.
Все это позволяет не только определить наличие пораженных вен, но и их точную локализацию, характер нарушения венозного кровотока и выявить тромбообразования. Для наиболее эффективного результата рекомендуется проводить исследования во второй половине дня.
Чем раньше будет диагностировано заболевание, тем выше вероятность успешного и быстрого лечения, предотвращения осложнений, сокращения затрат и повышения качества жизни.
Методы лечения хронической венозной недостаточности
Лечение хронической венозной недостаточности подразумевает комплекс мероприятий для нормализации работы венозной и лимфатической систем, а также устранения возможности рецидивов. Методика терапии выбирается индивидуально в зависимости от стадии развития патологии, состояния и особенностей пациента, возраста, сопутствующих заболеваний.
1. Консервативное лечение заключается в применении традиционных методов терапии без хирургических вмешательств. Могут быть показаны:
- Курсовой прием ряда медикаментов. Курс может возобновляться через определенные периоды. При изменениях тканей назначается местное применение мазей.
- Ношение компрессионного трикотажа – белья, гольф, чулок и др., а также повязок и специальных эластичных бинтов.
- Применение лимфодренажных аппаратов. Данный метод заключается в применении прессотерапии – перемежающейся компрессии при помощи специальных лимфодренажных аппаратов с манжетами. Приборы нагнетают и сдувают воздух в камеры манжет, тем самым оказывая компрессионное воздействие на поряженные участки, нормализуя микроциркуляцию крови и лимфы и снижая отечность.
- Зачастую полезен подъем ног на возвышенное по отношению к остальному телу положение.
- Важно лечение вторичных инфекций, если таковые имеются по причине трофических изменений тканей.
- Полезны занятия ЛФК, плавание в бассейне, физиотерапевтические процедуры. Для людей с избыточным весом может быть показана диета. Рекомендован отказ от курения и алкогольных напитков, повышение активности образа жизни, нормализация режима труда и отдыха, соблюдение питьевого режима.
2. Хирургическое лечение включает в себя несколько методов. Хирургическое вмешательство осуществляют лишь у 10% пациентов. Оно проводится при наличии:
- Тяжелых сопутствующих патологий;
- Трофических нарушений;
- Трансформированных притоков большой (малой) подкожных вен;
- Рецидивов варикоза и в других подобных случаях.
Среди способов хирургического вмешательства распространены:
- Минифлебэктомия. Это малоинвазивное вмешательство, операция проводится под местной анестезией. Через небольшие проколы хирург осуществляет лигирование – перевязку сосудов, удаление участков вен и реконструкцию клапана. Как правило, этот метод подразумевает восстановление в течение часа и не требует пребывания в стационаре.
- Стентирование глубоких вен проводится при сужении подвздошной вены. Проводится через прокол в бедренной или подколенной вене под ультразвуковым контролем. После выполнения контрастного исследования сужение преодолевается проводником, выполняется его расширение баллоном и установка стента для поддержания проходимости.
- При флебосклерозирующем лечении пораженная вена закрывается при помощи химических агентов в жидкой и пенной форме. Используется при лечении расширенных поверхностных вен небольшого диаметра.
- Склеротерапия подходит для удаления мелких вен. Предполагает введение склерозирующего препарата для активизации процесса рубцевания. При глубоком расположении варикозных вен применяется методика эхо-склеротерапии.
- ЭВЛК или ЭЛВО. Закрытие просвета пораженной вены при помощи лазерного луча.
- РЧА или РЧО. Метод радиочастотной абляции основывается на термическом воздействии на вену для ее перекрытия.
- Клеевая облитерация. В вену вводится специальный медицинский клей, который надежно закрывает ее просвет.
Успех терапии напрямую связан с активным участием и заинтересованностью пациента, строгим соблюдением назначений врача, устранением неблагоприятных факторов.
Профилактика хронической венозной недостаточности
Хроническую венозную недостаточность возможно не только эффективно лечить, но и избежать. Для профилактики возникновения ХВН рекомендовано вести активный и здоровый образ жизни, отказаться от вредных привычек, избегать длительного нахождения в положении сидя и стоя. При «сидячей» работе важно делать регулярные небольшие перерывы для легкой разминки. Необходимо следить за питанием и осуществлять контроль за весом, не допуская образования избыточной массы тела. Следует снизить время ношения обуви на высоком каблуке, носков с тугой резинкой, умеренно находиться на солнце и в солярии, с осторожностью посещать баню и сауну.
- Кудыкин М.Н. Лечение хронической венозной недостаточности нижних конечностей // Амбулаторная хирургия. 2018. №3-4 (71-72). С. 36-41.
- Кукеев Т.К., Балмагамбетов Б.Р., Абдикадиров А.А., Айтаханов К.А. Хроническая венозная недостаточность: современное состояние вопроса // Наука о жизни и здоровье. 2011. №4 (16). С. 35-38.
- Лутошкина М.Г. Физические факторы в реабилитации хронической венозной недостаточности // Физиотерапия, бальнеология и реабилитация. 2014. № 2. С. 40-47
- Мурашко А.В. Хроническая венозная недостаточность и беременность // Амбулаторная хирургия. 2015;(1-2):8-12.
- Савельев В.С., Чазов Е.И., Гусев Е.И., Кириенко А.И. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений. // Флебология. — 2010. — № 1 (2). — С. 2-37/
- Сушков С.А. Компрессионная терапия при хронической венозной недостаточности // Новости хирургии. 2012. Т.2. С. 105-117.
- Хитарьян А.Г., Гусарев Д.А. Варикозная болезнь: Пособие для пациентов. — Ростов на Дону, 2004.
- Шевелева Н.И., Минбаева Л.С. Переменная пневмокомпрессия в лечении хронической венозной недостаточности // Медицина и экология. 2014. № 3 (72). С. 30-34.
- Яблоков Е.Г., Кириенко А.И., Богачев В.Ю. Хроническая венозная недостаточность. — М.: Берег, 1999. — 127 с.