Оглавление
СИПАП терапия – это лечение, основанное на режиме искусственной вентиляции легких с постоянным положительным давлением. Принцип работы CPAP-аппаратов заключен в подаче потока воздуха с положительным давлением в дыхательные пути пациента при помощи компрессора. Это препятствует спадению или смыканию дыхательных путей, что в свою очередь обеспечивает нормальное поступление воздуха в легкие.
Свое название она получила от английской аббревиатуры CPAP – Continues Positive Airway Pressure, что в буквальном переводе означает «постоянное положительное давление в дыхательных путях». СИПАП обозначает и терапевтический метод, и специальные медицинские устройства.
Терапия имеет несколько разновидностей. Кроме стандартных CPAP-устройств, распространены имеющие в своей основе функции Auto CPAP (автоподача воздуха в момент вдоха и автоматическая регулировка уровня давления), BPAP (создание разного давления на вдохе и выдохе) и TriPAP (контроль давления на вдохе, выдохе и на конечной стадии выдоха). Вид терапии подбирается исключительно медицинским специалистом на основании показаний и особенностей пациента.
На сегодняшний день существует множество компактных программируемых CPAP-аппаратов, созданных для различных видов подобной терапии, с широким функционалом и возможностями тонкой настройки. Такие приборы отличаются небольшим весом и эргономикой, зачастую снабжаются увлажнителем с функцией нагрева для устранения риска пересыхания дыхательных путей и повышения комфорта их использования.
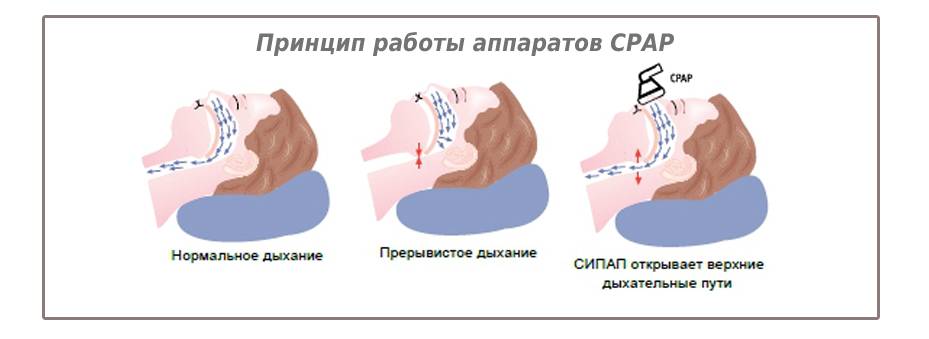
Метод подразумевает неинвазивное лечение остановок дыхания во время сна и храпа – синдрома обструктивного апноэ-гипопноэ сна (СОАГС) средней и тяжелой степени путем создания положительного давления в дыхательных путях.
Данный метод клинически доказал свою эффективность при апноэ, вызванном смыканием стенок верхних дыхательных путей в области глотки, и признан медицинскими специалистами по всему миру в качестве оптимального аппаратного средства в обширном ряде случаев.
Принцип действия СИПАП-аппарата
СИПАП-терапия – это в сути своей неинвазивная искусственная вентиляция. Она осуществляется при помощи специальных приборов, современные модели которых сегодня повсеместно доступны к приобретению и способны обеспечивать терапию в стационарах, поездках и домашних условиях.
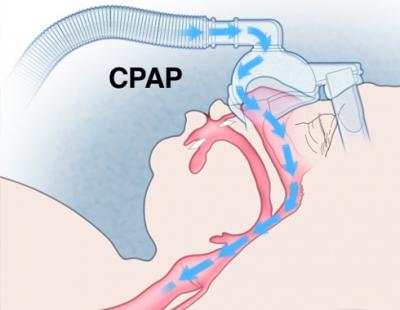
В основе работы аппарата находится компрессор, который генерирует воздушный поток и пропускает его через систему фильтрации для очищения от пыли и различных бытовых частиц из окружающей атмосферы – пыльцы растений, шерсти животных и др. Это делает терапевтические сеансы в разы безопаснее для пациента.
Далее, если данная модель прибора оснащена увлажнителем, который может иметь также функцию подогрева, воздушный поток увлажняется и нагревается до оптимальной температуры. Это не только повышает комфорт терапии и сокращает возможность пересушивания и травмирования слизистой дыхательных путей, но и значительно снижает риск скопления конденсата в дыхательном контуре.
После этого воздух подается под определенным уровнем положительного давления в верхние дыхательные пути посредством дыхательной маски или назальных канюль.
Терапия проводится во время сна. Инновационные модели способны точно синхронизироваться с дыханием, ощутимо облегчая адаптацию к терапии и процесс засыпания.
Благодаря создаваемому прибором избыточному давлению предотвращается смыкание и блокирование стенок дыхательных путей, а значит и остановки дыхания. Также мягкие ткани глотки перестают «вибрировать» при своем соприкосновении, что устраняет и храп. Таким образом, аппарат позволяет кислороду свободно поступать в организм и способствует нормализации дыхательного процесса в процессе сна.
Уровень давления, под которым аппарат подает воздух, подбирается строго медицинским специалистом с учетом имеющихся показаний и после соответствующего обследования.
История появления СИПАП-терапии
Методика была предложена доктором Колином Салливаном в Австралии в 1981 году.
До введения в медицинскую практику метода СИПАП-терапии врачи использовали метод трахеостомии для попадания воздуха в организм через специальное отверстие на шее. Создание отверстия в передней стенке трахеи подразумевает хирургическую операцию и связано с рядом рисков и осложнений, требует более длительного периода восстановления.
В первом эксперименте принимал участие один из пациентов доктора Салливана, который стремился избежать инвазивного вмешательства и искал способы альтернативного лечения. Исследование продолжалось всю ночь, а наутро пациент проснулся в отличном самочувствии. В процессе эксперимента было выявлено, что создание избыточного положительного давления предотвращает смыкание дыхательных путей и остановки дыхания.
Успех эксперимента ознаменовал начало введения СИПАП-терапии в широкое использование. Благодаря значительно большей безопасности в сравнении с инвазивными методами, данный способ стал востребованным по всему миру. Начатая своевременно, терапия позволяла избежать инвазивного вмешательства на ранних стадиях респираторных заболеваний. Также метод отличался относительной простотой и удобством организации и применения.
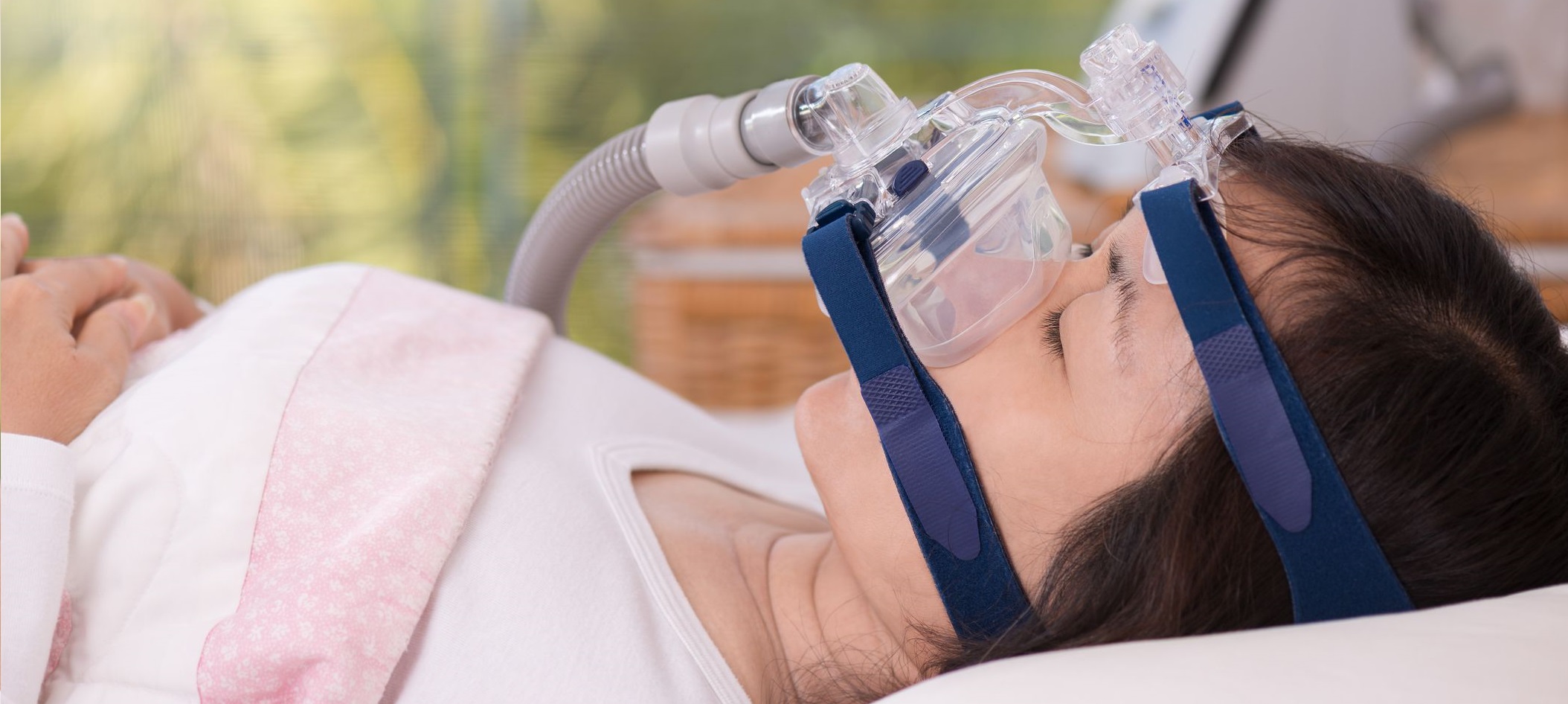
Первые аппараты такого рода были крупногабаритными шумными системами, работающими на базе двигателя от пылесоса и вентиляторов. Дыхательные маски закреплялись на лице с помощью специального клея Silastic. Также для надежной фиксации использовались велосипедные шлемы.
Сегодня СИПАП-устройства представлены компактными, высокотехнологичными, легкими приборами, простыми в уходе, эксплуатации и транспортировке. Не последнюю роль в совершенствовании их конструкции сыграл инженер-изобретатель Джим Брудерер, присоединившийся к команде Салливана.
В 1984 г. пациентов, желающих опробовать СИПАП-терапию, насчитывались уже сотни. После получения патента Салливан начал искать партнера для того, чтобы сделать аппараты СИПАП общедоступными. В 1986 г. он презентовал устройство доктору Питеру Фарреллу, который включил разработку в проект BCMR (Центр медицинских исследований компании Baxter). В 1987 г. Фаррел инвестировал в дальнейшую разработку СИПАП-устройства для клинических исследований.
В 1989 г. фирма Baxter свернула проект, однако вдохновленный идеей Фаррелл покинул компанию и совместно с К. Салливаном и К. Линчем основывает собственную фирму под названием ResMed (Respiratory Medicine). Это положило начало созданию и выпуску СИПАП-устройств в промышленных масштабах.
Сегодня ResMed является крупнейшим производителем функционального оборудования.
В США и большинстве стран Европы терапия СИПАП покрывается общей программой медицинского страхования.
В России оборудование стало использоваться с 1995 года и сегодня представлено внушительным рядом современных моделей от мировых брендов, отвечающих любым требованиям к безопасной и комфортной СИПАП-терапии.
Всего 10 лет назад в российской медицинской практике СИПАП-терапия не была широко распространена, однако сейчас число пациентов, использующих такие приборы, заметно возросло. Особенно это связано с активным развитием такой медицинской области, как сомнология – медицины сна.
Виды СИПАП-аппаратов
Существует несколько разновидностей СИПАП-приборов, отличающихся режимом работы – стратегией респираторной поддержки давлением. Среди ключевых видов устройств данной категории выделяют:
- Аппараты СИПАП. Обеспечивают постоянный уровень положительного давления на вдохе и выдохе.
- Аппараты БИПАП (BiPAP – Biphasic Positive Airway Pressure – Двухуровневое положительное давление в дыхательных путях). Создают разный уровень давления на вдохе и выдохе. В свою очередь данные приборы способны работать в следующих основных режимах
- S (Spontaneous – Спонтанный). Поддержка на двух уровнях давления – повышенном на вдохе и пониженном на выдохе. При паузах дыхания устройство не предпринимает дополнительных действий.
- S/T (Spontaneous Timed – Спонтанный с поддержкой частоты вдоха). В данном режиме устройство оказывает поддержку на двух уровнях давления и отслеживает частоту дыхания. При снижении частоты менее заданного порога, прибор начинает принудительную вентиляцию, не требующую участия пациента.
- T (Timed – Принудительный). В данном режиме требуется установить уровни давления, частоты дыхания и соотношение между вдохами и выдохами. Прибор осуществляет принудительную вентиляцию согласно установленным данным. Пациент не оказывает влияния на вентиляцию во время сеанса.
- Аппараты ТРИПАП. Осуществляют трехуровневую поддержку давлением, обеспечивая один уровень на вдохе, понижая его на выдохе и снова слегка повышая в конце выдоха для облегчения самостоятельного вдоха.
- Также существуют аппараты с режимом АвтоСИПАП, АвтоБИПАП и АвтоТРИПАП. Данные устройства автоматически регулируют уровень давления в пределах заданных диапазонов и корректируют его в зависимости от степени обнаруженной обструкции. Давление повышается плавно до уровня, при котором возможен самостоятельный вдох, а при нормализации дыхания вновь понижается.

Подбор подходящего режима СИПАП-терапии должен производиться только медицинским специалистом после тщательного обследования и с учетом индивидуальных потребностей пациента. Следует принимать во внимание характер имеющихся нарушений и физиологические особенности. Двух- и трехуровневая поддержка давлением может потребоваться при необходимости снижения нагрузки на дыхательную мускулатуру, тяжелых легочных патологиях, слабой переносимости классической СИПАП-терапии и в ряде других случаев.
Виды масок для СИПАП-терапии
Залогом успешной СИПАП-терапии среди прочего является правильный подбор дыхательной маски. Герметичная, удобная, надежная маска обеспечит уверенность в доставке необходимого уровня давления, безопасности и комфортности терапевтических сеансов.
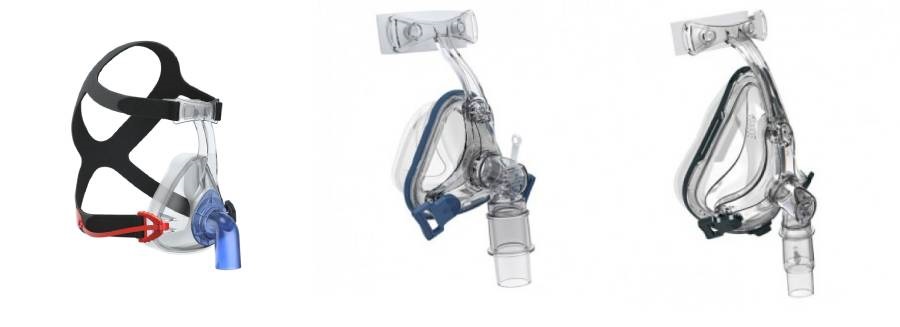
Существует несколько видов масок с различной конструкцией:
- Рото-носовые. Такие маски подают воздушный поток в рот и нос. Рото-носовые маски, как правило, покрывают лицо от переносицы до нижней губы.
- Полнолицевые маски. Также подают воздух в нос и рот пациента и покрывают все лицо. Чаще всего применяются, когда другие типы масок не подходят.
- Назальные маски. Данные изделия подают воздух в дыхательные пути только через ноздри. К их преимуществам стоит отнести легкость, меньшую площадь соприкосновения с кожей лица и обеспечение свободы речи для пациента. Существует риск воздушных утечек через рот.
- Маски канюльного типа также подают воздушный поток только через нос. Изделия этого типа самые легкие, гарантируют свободу движений и речи, минимальный контакт с лицом. Такие маски обычно не подходят для высоких уровней лечебного давления. Рекомендованы при клаустрофобии.
При выборе маски для СИПАП-терапии необходимо учесть ряд важных особенностей:
- Размерный ряд. Маски разных производителей могут иметь различную размерную линейку. От правильно подобранного размера зависит плотность прилегания, удобство ношения и точность подачи воздушного потока. Некоторые модели располагают детскими вариантами размеров или созданы исключительно для детей.
- Герметичность. От степени герметичности зависит риск возникновения воздушных утечек, а значит результативность терапии. Поэтому важно изучить конструкцию камеры маски, наличие и расположение уплотнителей. Некоторые современные модели масок снабжаются технологией фронтальной тяги, увеличивающей герметичность изделия.
- Крепление. От типа крепления зависит удобство ношения маски, скорость ее надевания и снимания. Сегодня различные ремешковые фиксаторы и застежки-«липучки» выполняют сразу две функции – надежно фиксируют маску на голове и обеспечивают удобное надевание/снятие изделия. Также ряд моделей снабжается специальным шнуром для экстренного снятия маски и лобным упором для равномерного распределения давления на лицо.
- Материалы. Современная тенденция к экологичности и безопасности материалов коснулась и дыхательных масок. Материалы, используемые при их производстве, как правило, гипоаллергенны и нетоксичны. Манжета чаще всего выполняется из мягкого силикона, не раздражающего кожу. Некоторые модели «запоминают» анатомию лица для наибольшего комфорта пользователя.
- Тип маски. Маска может быть вентилируемой и невентилируемой: выдох может производиться в атмосферу или через отверстие в контуре. Поэтому при выборе маски необходимо также верно подобрать и дыхательный контур, и уточнить ее совместимость с СИПАП-приборами.
- Легкость сборки. Чем проще разобрать и собрать маску, тем проще осуществлять за ней необходимый уход и обслуживание. Маску необходимо своевременно и правильно очищать для безопасности терапии.
Перед приобретением маски также необходима консультация медицинского специалиста.
Показания
Назначение терапии предполагает проведение диагностических мероприятий, в частности расчета индекса апноэ-гипопноэ – среднего суммарного количества апноэ и гипопноэ за час сна или час исследования. За апноэ принимается остановка (в случае с гипопноэ – неполная) дыхания более 10 секунд.
Если индекс апноэ-гипопноэ (ИАГ) более 30 или индекс апноэ (ИА) более 20, то СИПАП-терапия, как правило, показана вне зависимости от наличия симптомов. Это обусловлено высоким риском развития сердечно-сосудистых патологий.
При индексе ИАГ более 5 назначение СИПАП-терапии возможно при наличии определенных симптомов, таких как:
- Нарушения сердечного ритма и проводимости из-за дыхательных нарушений во сне;
- Дневная сонливость;
- Бессонница;
- Нарушения памяти;
- Психоэмоциональные расстройства;
- Зафиксированные сердечно-сосудистые поражения – артериальная гипертензия, ишемическая болезнь сердца, инсульт.

Также важно проанализировать, принесли ли результаты альтернативные лечебные мероприятия. Если терапия другими методами оказалось безуспешной, это может служить поводом для назначения терапии.
При ИАГ менее 20 (легкая форма синдрома обструктивного апноэ сна) без сердечно-сосудистых патологий и вышеуказанной симптоматики, СИПАП-терапия чаще всего не показана к назначению.
Противопоказания
СИПАП-терапия не имеет абсолютных противопоказаний. Тем не менее, даже учитывая неинвазивный характер процедуры, имеется ряд специфических состояний и нарушений, при которых назначение такой терапии требует повышенной осторожности:
- Буллезная болезнь легких;
- Рецидивирующие и острые глазные инфекции;
- Частые синуситы (воспаления околоносовых полостей);
- Частые носовые кровотечения невыясненной этиологии;
- Тяжелая дыхательная и сердечная недостаточность;
- Выраженная гипотония;
- Наличие в анамнезе пневмоторакса (проникновение воздуха в герметичную полость плевры, окружающую легкие, вследствие нарушения целостности плевры), пневмомедиастинума (скопление воздуха в клетчатке средостения), пневмоцефалии (проникновение воздуха под черепную коробку), утечки спинномозговой жидкости;
- Респираторный дистресс-синдром (тяжелая дыхательная недостаточность, сопровождающаяся некардиогенным отеком легких);
- Предшествующие хирургические вмешательства на мозге, в том числе любых участках гипофиза, среднем или внутреннем ухе;
- Выраженная дегидратация;
- Храп, не сопровождаемый остановками дыхания.
Продолжительность лечения
Следует помнить, что СИПАП-терапия не устраняет основную первопричину смыкания дыхательных путей и возникновения апноэ, которая может быть различной – избыточный вес, ослабленный тонус тканей глотки, разрастание миндалин и т.д. Данный метод позволяет, однако, значительно улучшить общее самочувствие и предотвратить ряд патологий и осложнений для организма, поэтому подразумевает регулярное применение СИПАП-аппаратов.
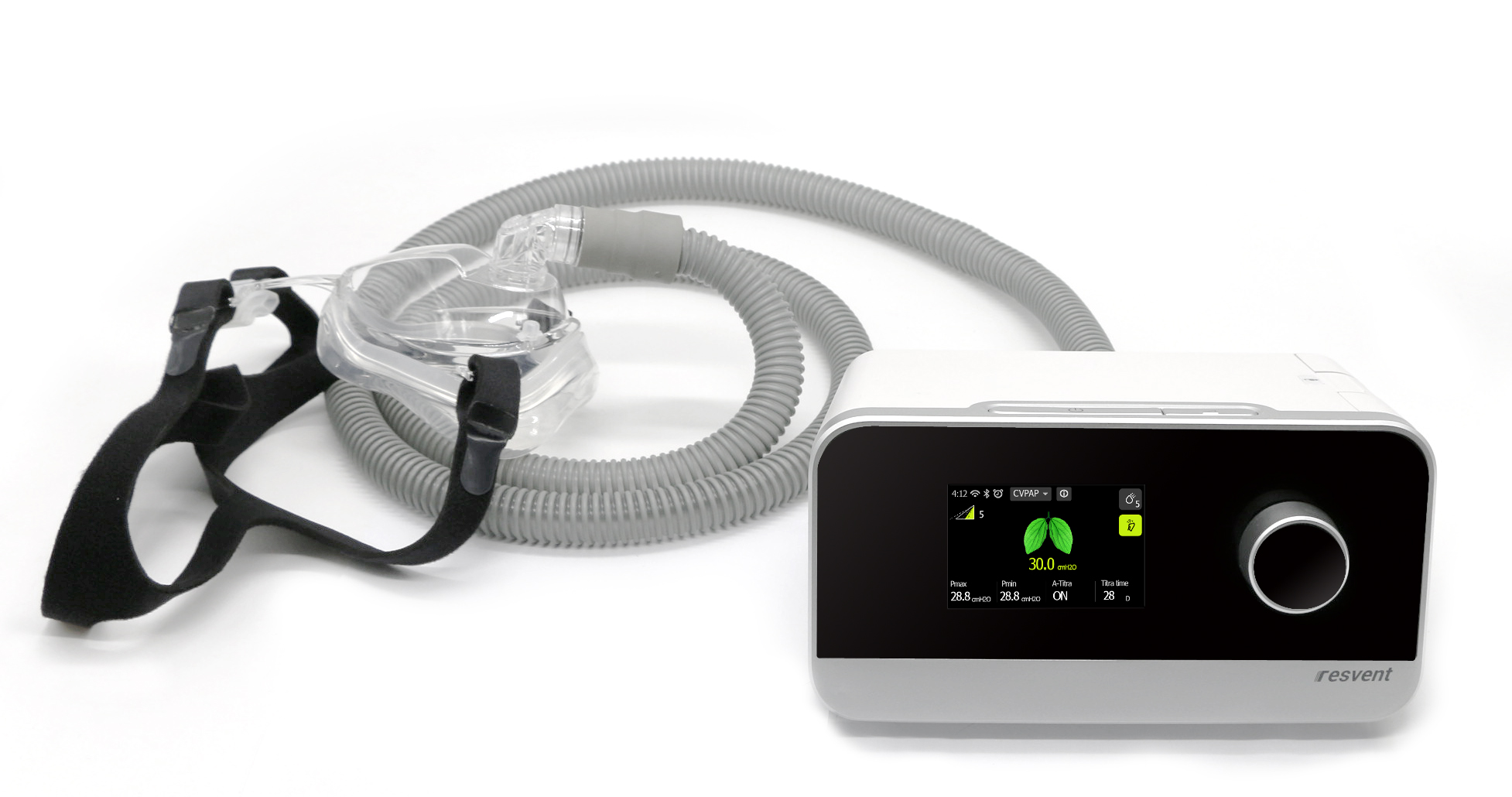
Прекращение терапии без устранения основной причины апноэ, чревато возвращением остановок дыхания во сне. Поэтому иногда терапия показана на длительный, порой пожизненный период.
Специалисты уверенны, что терапия такого рода при тяжелых формах СОАГС необходима как минимум 70% ночей и минимум 4-4,5 часа ночного сна. Только так возможно добиться значительного снижения риска сердечно-сосудистых патологий и мозгового инсульта, а также улучшения общего самочувствия.
Однако долгосрочная терапия может быть связана с преодолением ряда сложностей – дискомфорт от ношения маски и от самой вентиляции в связи с сопротивлением выдоха поступающему потоку воздуха, возможные побочные эффекты, неудобство в повседневной жизни.
Короткие перерывы в терапии возможны и даже демонстрируют состояние лучше, чем в начале применения метода. Это связано с устранением отека слизистой оболочки от храпа. Однако уже через 3-4 дня симптоматика возвращается.
При легких и средних формах СОАГС эффект от терапии может быть менее очевиден, а дискомфорт, связанный с привыканием к процессу поддержки давлением и сну в маске заметно беспокоить. Тем не менее, благоприятный эффект лечения отчетливо проявляется в лучшем самочувствии днем.
Поэтому возможны следующие решения:
- Осуществление СИПАП-терапии каждый день, в первые 4-5 часов сна, в фазу глубокого сна. Ближе к утру, когда более заметны внешние раздражители, маску можно снимать.
- Осуществление СИПАП-терапии не менее 70% ночей с перерывами в 1-2 дня. Обязательно проводить сеансы при принятии накануне алкоголя или снотворного.
При устранении основной причины СОАГС возможно полностью излечиться от остановок дыхания во сне. Например, при апноэ от избыточного веса в случае снижения массы тела на 10% наблюдается облегчение степени тяжести СОАГС на 50%. При понижении индекса апноэ-гипопноэ менее 5 пациент считается излечившимся от синдрома обструктивного апноэ сна, показано прекращение СИПАП-терапии.
При длительной СИПАП-терапии также следует помнить о необходимости регулярной консультации с врачом для контроля за эффективностью лечения и возможной коррекции терапии. При изменении показателей, медицинский специалист может принять решение о повышении или понижении уровня лечебного давления, смене режима респираторной поддержки или отмене терапии.
Инновационные модели СИПАП-приборов сохраняют данные, фиксируя ключевые параметры вентиляционного процесса во время своей работы, что дает возможность полного анализа клинической картины и принятия решений об изменении схемы лечения при необходимости.
Если устройство не сохраняет параметры терапии, то раз в год необходимо полисомнографическое обследование в сомнологическом центре.
Эффективность СИПАП-терапии
СИПАП-терапия – средство, не имеющее на сегодняшний день аналогов при лечении апноэ средней и тяжелой степени. Она показала высокие клинические результаты при устранении таких нарушений и симптомов, как:
- Храп и остановки дыхания во сне (гипопноэ и апноэ);
- Повышенная утомляемость;
- Дневная сонливость и повышенная утомляемость;
- Утренние головные боли из-за нехватки кислорода;
- Бессонница и фрагментарный сон;
- Ухудшение памяти, внимания и концентрации;
- Головные боли в первые часы после пробуждения;
- Нарушения сердечного ритма и проводимости по причине нарушений дыхания во время сна;
- Гипертония;
- Повышенная раздражительность, ночное потоотделение;
- Депрессивные состояния;
- Учащенное ночное мочеиспускание.

СИПАП-терапия также способствует снижению риска сердечно-сосудистых поражений (артериальная гипертензия, ишемическая болезнь сердца, инсульт, инфаркт).
Улучшается и общее качество жизни – бодрость и энергичность после полноценного ночного сна с нормализацией притока кислорода позволяет оставаться продуктивным и собранным, свободнее заниматься спортом, туризмом и вести активную общественную жизнь.
В сравнении с другими методами терапии апноэ и гипопноэ сна, СИПАП по эффективности уступает лишь трахеостомии – хирургической операции, связанной с рядом рисков и осложнений и назначаемой только в случае угрозы для жизни.
Говоря о комфорте терапии, то метод СИПАП сравним по удобству только со специальными индивидуальными капами.
Побочные эффекты
Широкие возможности настройки СИПАП-устройств позволяют, как правило, избежать ряда осложнений и неудобств. К наиболее частым из побочных эффектов относятся:
- Заложенность носа, насморк, сухость во рту, носу и глазах. Решение такого побочного проявления кроется в приобретении СИПАП-аппарата с увлажнителем и функцией подогрева воздушного потока.
- Раздражение кожи там, где маска соприкасается с лицом, а также высокое давление на переносицу. Поможет смена маски на более подходящую модель. Также может помочь регулировка крепления маски или использование специальных прокладок между кожей и маской.
- Покраснение глаз, слезотечение. Это возможно при попадании воздушного потока в глаза и решается регулировкой положения маски.
- Боязнь маски, связанная с клаустрофобией и паническими атаками от замкнутого пространства. В таких случаях рекомендованы канюльные маски или постепенная адаптация к маске – например, надевание ее ненадолго в течение дня.
- Сопротивление дыхания на выдохе поступающему воздушному потоку. Это может вызвать дискомфортные ощущения, особенно в процессе засыпания. Существуют СИПАП-приборы, синхронизирующиеся с дыханием и подающие воздух только в момент вдоха или только при регистрации апноэ. Такие аппараты также могут снабжаться функцией постепенного повышения давления для облегчения засыпания.
- Шум, который мешает сну. Современные устройства обладают низким уровнем шума в процессе работы. Если шум остается высоким даже после снижения воды в увлажнителе и замене фильтров, рекомендуется проверить устройство в сервисном центре.
- Заглатывание воздуха при его попадании в пищевод. Избежать данного побочного эффекта поможет отказ от позднего ужина и сон на высокой подушке. При предрасположенности к гастроэзофагеальной рефлюксной болезни может быть показана корректировка настроек аппарата, переход на БИПАП-терапию или смена конфигурации маски.
- Попадание конденсата из шланга на лицо. Образование конденсата устраняется использованием функции подогрева воздушного потока, а также увеличением температуры в помещении. Также возможно приобретение дыхательного контура с линией нагрева или специального чехла для контура. Решению может способствовать и установка аппарата в такое положение, при котором место соединения шланга с маской находится выше места его соединения с аппаратом.
- Нарушение сердечной деятельности в первые дни лечения (функциональная аритмия, тахикардия). Корректировка настроек работы прибора поможет избежать нарушений сердечного ритма и адаптировать работу устройства индивидуально для пациента.
Побочные эффекты и дискомфортные ощущения являются одной из основных причин отказа от терапии. Однако медицинская техника сегодняшнего дня позволяет найти решение практически всех осложнений в процессе терапии. В других случаях дискомфорта можно избежать самостоятельно, различными методами, не предполагающими смены настроек.
Как выбрать удобный аппарат
Сегодня к приобретению доступен обширный ряд СИПАП-устройств различных брендов и производителей, имеющих самый разный функционал. После консультации с врачом и назначения СИПАП-терапии встает вопрос о грамотном подборе прибора, который подойдет в конкретном случае и учтет все индивидуальные потребности.
Подбор СИПАП-аппарата рекомендовано осуществлять, консультируясь с соответствующими специалистами, так как такой выбор требует понимания преимуществ и недостатков тех или иных моделей. Цена прибора также будет зависеть от наличия тех или иных функций и особенностей.

При выборе устройства для СИПАП-терапии следует учесть:
- Рабочие режимы. В зависимости от того, какие режимы поддержки давлением способен обеспечить прибор зависит эффективность терапии и возможности ее адаптации под конкретного пациента.
- Диапазон лечебного давления. Уровень давления подбирается врачом. Максимально возможный уровень давления, предоставляемый аппаратом, обусловливает и его терапевтические возможности в том или ином случае.
- Наличие автоматического режима подбора уровня давления и его регулировки благодаря системе чувствительных триггеров обеспечит более гибкую адаптацию терапии под особенности дыхания.
- Такие функции, как постепенное повышение давления для облегчения адаптации к терапии или для упрощения засыпания значительно влияют на комфорт эксплуатации устройства. Особенно это важно для тех, кто использует данный метод впервые.
- Увлажнитель с функцией подогрева. Данный аксессуар зачастую включается в комплект с современными СИПАП-приборами и выполняет сразу несколько задач, среди которых минимизация конденсата в дыхательном контуре и устранение риска пересушивания слизистых оболочек дыхательных путей. При наличии в устройстве интеллектуальной системы климат контроля уровень увлажнения и температура потока регулируются автоматически.
- Автоматическая компенсация утечек обеспечивает уверенность в доставке необходимого объема давления, установленного врачом.
- Совместимость с разными типами дыхательных масок. От правильного выбора маски также зависит комфорт и успех лечения.
- Мониторинг параметров и возможности экспорта информации. Фиксирование данных о вентиляционном процессе во время работы устройства и возможности экспорта этих данных обеспечивает анализ эффективности выбранной терапевтической схемы медицинским специалистом. Современные модели оснащаются с этой целью слотами для SD-карт, портами USB, интерфейсами Wi-Fi и Bluetooth и другими решениями.
- Наличие тревожной системы уведомлений обеспечивает своевременное реагирование на важные события в процессе терапии, требующие принятия мер. Это могут быть сигнализации об эпизодах апноэ, снижении частоты дыхания или уровня давления, а также аппаратные события – отключение электропитания, низкий заряд аккумулятора, необходимость планового обслуживания, неисправность.
- От уровня шума аппарата зависит комфорт для пациента и окружающих.
- Наличие дисплея позволяет удобно просматривать данные о терапии и настраивать прибор, а сенсорный дисплей дополнительно облегчает управление устройством.
- СИПАП-терапия в поездках и независимость от сбоев в электропитании гарантируются сменной или встроенной аккумуляторной батареей.
- Небольшие габариты и низкий вес современных СИПАП-приборов позволяют их легко перемещать, перевозить, размещать на прикроватных тумбочках и хранить.
- Простота интерфейса, наличие системы подсказок, поддержка русского языка – то, от чего зависит легкость эксплуатации устройства в домашних условиях после консультации с медицинским специалистом.
Таким образом, очевидно, что существует множество характеристик, требующих самого тщательного изучения при подборе аппарата для СИПАП-терапии.
Наши преимущества
Компания MEDIFLEX HOMECARE предлагает обширный выбор CPAP и BPAP аппаратов от ведущих производителей с мировым именем. У нас Вы можете приобрести лицензированное медицинское оборудование, включая приборы для CPAP терапии по привлекательной цене.
MEDIFLEX HOMECARE осуществляет полное сервисное обслуживание респираторного оборудования в собственном лицензированном центре после продажи. Наши специалисты подробно ответят на все Ваши вопросы перед покупкой, помогут подобрать устройство, проведут инструктаж по эксплуатации и уходу за прибором. Если Вы купили прибор для CPAP терапии у нас, мы доставим его по Москве и Московской области в кратчайшие сроки.
- Давидовская Е.И., Дубровский А.С., Зельманский О.Б. Дыхательная недостаточность: техническое обеспечение диагностики и респираторной поддержки. Доклады БГУИР. 2020; 18(8): 29-36.
- Бабак С.Л. Синдром обструктивного апноэ-гипопноэ сна // Русский медицинский журнал. 1998. Т.6. №4.
- Бузунов Р.В., Гаврилова А.М., Легейда И.В. Результаты комплексного лечения синдрома обструктивного апноэ сна и синдрома гипоксемии во сне на фоне ожирения // Доктор.Ру. 2018. № 8 (152). С. 36-39.
- Бузунов Р.В., Ерошина В.А. Зависимость тяжести синдрома обструктивного апноэ во время сна от увеличения массы тела после возникновения у пациентов симптома храпа // Терапевтический архив. 2004. № 3. С. 59-62.
- Евлампиева Л.Г., Ярославская Е.И., Харац В.Е. Взаимосвязь синдрома обструктивного апноэ сна и факторов сердечно-сосудистого риска. Сибирский журнал клинической и экспериментальной медицины. 2021; 36(1): 58-65.
- Курлыкина Н.В., Певзнер А.В., Литвин А.Ю. и др. Возможности лечения больных с длительными ночными асистолиями и синдром обструктивного апноэ сна созданием постоянного положительного давления воздуха в верхних дыхательных путях // Кардиология. 2009. Т. 49. № 6. С. 36-42.
- Лавреникова К.И., Елфимова Е.М., Михайлова О.О. и др. Психоневрологические аспекты синдрома обструктивного апноэ сна. Consilium Medicum. 2019; 21 (9): 69-73.
- Литвин А.Ю., Михайлова О.О., Елфимова Е.М., Чазова И.Е. Синдром обструктивного апноэ сна и сердечно-сосудистые события. Consilium Medicum. 2016; 18 (1): 83-87.
- Полуэктов М.Г. Синдром обструктивных апноэ во сне: современные представления и роль. Ожирение и метаболизм. 2005. №1. 2-7.
- Полуэктов М.Г. Сомнология и медицина сна. – М.: Медфорум, 2013.
- Пунин А.А., Кравцива А.В., Прошина Д.А. Диагностика и лечение синдрома обструктивного апноэ сна. Вестник Смоленской государственной медицинской академии. 2020. Т.19. №3. 107-111.
- Свиряев Ю.В., Коростовцева Л.С., Звартау Н.Э., Ротарь О.П., Киталаева К.Т., Калинкин А.Л., Конради А.О. Синдром обструктивного апноэ во сне как медико-социальная проблема. Артериальная гипертензия. 2008. Т.14. 127-134.
- Чижова О.Ю. Значение обструктивных апноэ сна в развитии метаболического синдрома и ожирения // Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. - 2019. -Т. 11. - № 2. - С. 49-52.
- Шкадова М.Г. Синдром обструктивного апноэ сна // Крымский терапевтический журнал. 2009. №2. С. 56-59.


