Оглавление
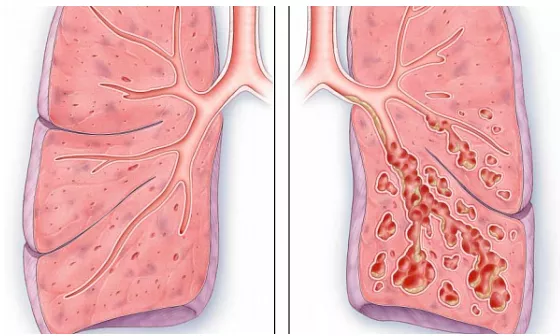
Бронхоэктатическая болезнь - приобретённое хроническое воспалительное заболевание бронхолегочной системы, характеризующееся гнойно-воспалительным процессом в расширенных деформированных бронхах с инфильтративными и склеротическими изменениями в перибронхиальном пространстве.
Бронхоэктаз – это область патологического расширения стенки бронхов. Его основа представлена хрящевыми тканями и бронхиальными железами, а вот эластичные слои и слои гладкой мускулатуры, которые присутствуют в стенках здоровых бронхов, не наблюдаются.
Этиология
Основными причинными факторами, которые способствуют возникновению бронхоэктазов, выступают следующие:
- Генетическая предрасположенность, которая выражается структурной неполноценностью бронхиальных стенок.
- Синдром «неподвижных ресничек», муковисцидоз.
- Иммунодефициты врожденного характера.
- Недостаточность ɣ – глобулинов в крови.
- Ранние детские заболевания инфекционного характера (корь, коклюш, пневмония, туберкулез)
- Нейропатии (в основном – болезнь Чагаса).
- Патологии, которые становятся причиной обструкции бронха – инородное тело, увеличение в размерах лимфатического узла, опухолевые процессы.
Форма заболевания
В зависимости от наличия ателектазов бронхоэктазии разделяют на:
- ателектатические;
- без ателектазов.
В зависимости от степени тяжести выделяют:
- лёгкую форму бронхоэктазии – полностью компенсированную;
- выраженную форму бронхоэктазии – симптомы нарастают, но компенсаторные механизмы частично справляются с болезнью;
- тяжёлую форму бронхоэктазии – компенсаторные механизмы не справляются с болезнью;
- осложненную форму бронхоэктазии.
Возраст
Большая часть случаев по обнаружению бронхоэктазий происходит среди пациентов младшей детской возрастной группы – до 5 лет, а также в зрелом и пожилом возрасте – 40-60 лет.
Основные симптомы
Предположить наличие бронхоэктазов можно при наличии следующих клинических симптомов:
- Хронический влажный кашель (с или без выделения мокроты) на протяжении более, чем 8 недель
- Персистирующие хрипы в легких, которые невозможно объяснить другими причинами
- Неполное разрешение пневмонии после адекватной терапии или повторные пневмонии одной и той же локализации
- «Астма», торпидная к адекватно назначенной и проводимой терапии
- Наличие респираторных симптомов у лиц со структурными и/или функциональными нарушениями желудочно-кишечного тракта и верхних дыхательных путей
- Кровохарканье
Динамика и течение
В течении бронхоэктатической болезни различают две фазы:
- Фаза обострения
Развивается воспалительный процесс с накоплением гноя. В этот период симптомы заболевания наиболее яркие. Может произойти быстрое ухудшение состояния пациента, вплоть до срочной госпитализации. При отсутствии адекватного лечения воспалительный процесс выходит за рамки расширенного бронха, может развиться пневмония.
- Фаза ремиссии
Характеризуется отсутствием острых симптомов. Бронхоэктазы при этом сохраняются. При наличии множественных расширений бронхов и сопутствующего пневмосклероза в фазе ремиссии может наблюдаться сухой или влажный кашель, признаки дыхательной недостаточности.
Прогноз
В целом прогноз благоприятен при наличии ограниченных поражений бронхиального дерева и заметно ухудшается у пациентов с прогрессирующим усилением симптоматики и кровохарканья. При распространенных процессах уже в детском возрасте у пациентов могут развиваться симптомы легочной гипертензии.
Прогноз также зависит от наличия или отсутствия других фоновых заболеваний, степени поражения и распространенности бронхоэктазов. При наличии муковисцидоза и гипогаммаглобулинемии исход болезни зависит не только от морфологических изменений бронхов.
Подходы к лечению
Аппаратная терапия
- Кислородная терапия
Длительное течение бронхоэктатической болезни приводит к тяжелым последствиям в виде прогрессирующей дыхательной недостаточности на фоне пневмосклероза, застоя в легких, легочного сердца и легочной гипертензии. Данная проблема требует адекватных мер терапии.
Наиболее эффективно – использование кислородной терапии, которая позволяет не только улучшить качество жизни, устранить тяжесть симптомов, но и продлить жизнь больному. Для кислородной терапии используют кислородные концентраторы. Устройства генерируют кислород из окружающего воздуха, концентрируют, увлажняют и по специальному каналу (маска или канюля назальная) подают пациенту.
Современные модели концентраторов кислорода просты в использовании, безопасны (при правильной эксплуатации), надежны. При необходимости их можно перемещать в квартире или в другое помещение. Главное условие кислородной терапии, чтобы период ингаляции кислорода был не менее 15 часов в сутки (можно разбить на интервалы, но не более чем на 2 часа между ингаляциями).
Рекомендуемые аппараты для длительной кислородной терапии можно посмотреть по ссылке

Виброперкуторная терапия
- Жилетная
Принцип работы жилетных виброперкуторов заключается в генерации пневмоимпульсов, которые надувают жилет, сжимая грудную клетку с частотой до 20 Гц. Возникающие высокочастотные и малоамплитудные колебания стенок бронхов, с одной стороны, отделяют и мобилизируют липкий секрет в более крупные отделы респираторного тракта, откуда он легко дренируется (откашливается), а с другой, разжижают вязкий секрет, улучшая его реологические свойства. Эта технология очистки дыхательных путей называется высокочастотной осцилляцией грудной клетки.
Рекомендуемые виброперкуторы можно посмотреть по ссылке
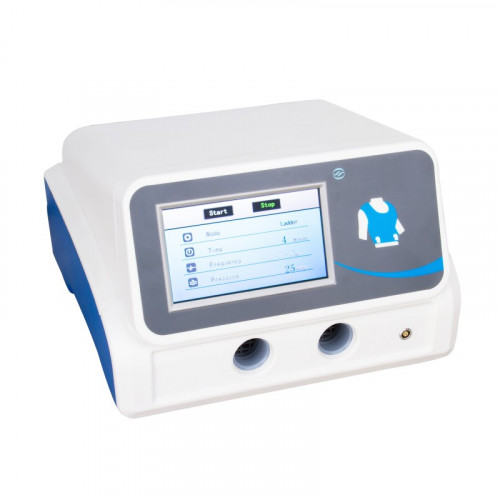
- Интрапульмональная перкуссионная вентиляция (IPV)
*IPV - INTRAPULMONARY PERCUSSIVE VENTILATION
В основе метода лежит высокоскоростная, прерывистая подача небольших объемов воздуха («перкуссий»). «Перкуссии» пытаются расправить легочную ткань, проникнуть в труднодоступные места и создать движение воздуха, удаляющее бронхиальный секрет. За счет высокой скорости потока «перкуссии» достигают альвеол и происходит «альвеолярный массаж» и дренаж периферийных легочных структур, участвующих в газообмене.
Работая в данном режиме, инсуффлятор-аспиратор реагирует на изменения состояния легочной ткани, определяет объем «перкуссий» и защищает легочную ткань от избыточного воздействия.
Рекомендуемые IPV перкуccионеры можно посмотреть по ссылке

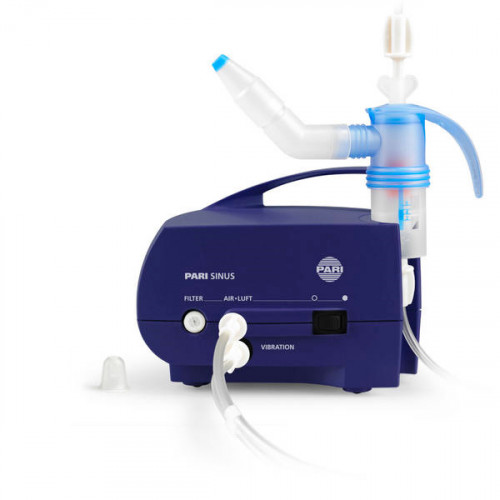
- Небулайзерная терапия
Небулайзерная терапия в настоящее время занимает одно из значимых мест в протоколах ведения пульмонологических больных.
Небулайзерная терапия — это распыление лекарственного раствора до аэрозоля и подача его в дыхательные пути больного.
Небулайзер — это прибор, преобразующий жидкий лекарственный препарат в аэрозоль, состоящий из микрочастиц лекарственного средства.
Основной целью небулайзерной терапии является достижение максимального местного терапевтического эффекта в дыхательных путях при незначительных проявлениях или отсутствии побочных эффектов.
Небулайзерная терапия обладает рядом преимуществ, среди которых: возможность использования широкого спектра лекарственных средств (могут быть использованы все стандартные растворы для ингаляций) и их комбинаций (возможность одновременного применения двух и более лекарственных препаратов).
Рекомендуемые IPV перкуccионеры можно посмотреть по ссылке
Лекарственная терапия
- Муколитические препараты: ацетилцистеин, амброксол
- Бронхоспазмолитическая терапия: сальбутамол, ипратропия бромид
- Антибактериальная терапия (в фазе обострения)
Консультации ведущих специалистов:
MEDIFLEX HOMECARE поможет организовать консультации ведущих специалистов по бронхоэктатической болезни.
Достаточно интенсивное и своевременно начатое (особенно у детей) консервативное лечение позволяет добиться длительной ремиссии и уменьшить риск развития осложнений бронхоэктатической болезни.